Miten arvioida Sote-tietojärjestelmän tarkoituksenmukaisuutta?
Erilaisia terveydenhuollon järjestelmien arviointikehikkoja on ajan myötä kehitetty paljon. Huhtikuussa 2016 Journal of Medical Systems 40(131) listasi mm. seuraavat:
- Quintanegran kypsyysmalli sähköiselle terveydenhuollolle (eHMM)
- IDC:n terveydenhuollon IT:n kypsyysmalli
- IDC:n mobiiliuden kypsyysmalli terveydenhuollolle
- HIMSS:n kypsyysmalli potilastiedon sähköistämisestä (EMRAM)
- HIMSS:n kypsyysmalli hoidon jatkuvuudesta (CCMM)
- NHS:n infrastruktuurin kypsyysmalli (NIMM)
- Terveydenhuollon analytiikan kypsyysmalli (HAAM)
- Sairaaloiden yhteistyön arviointimalli (HCMM)
- Kuvantamisjärjestelmien kypsyystason arviointimalli (PMM)
- Etälääkehoidon kypsyystason arviointimalli (TMSMM)
- Terveydenhuollon käytettävyyden arviointimalli (UMM)
Käytetyimpiä ja tutuimpia näistä lienee HIMSS:n EMRAM-kypsyysmalli, joka on kansainvälinen arviointimenettely potilastietojärjestelmien toiminnallisesta tilanteesta ja digitalisoinnin asteesta. Sitä on käytetty aika vähän Suomessa, mutta maailmalla on hyödynnetty tätä arviointimenettelyä järjestelmien hankkimisessa ja kehittämisessä. Arviointi kohdistuu aina yhteen organisaatioon – palveluntuottajaan ja on terveydenhuoltospesifinen arviointimalli. Olisi toivottavaa, että mallilla olisi suomalaisittain kolme muutakin ominaisuutta: 1) sosiaalihuolto, 2) sosiaalihuollon ja terveydenhuollon yhtymäkohdat (kuten lastensuojelu – lastenpsykiatria, mielenterveys yleensä, päihdeongelmat, ikäihmisten ongelmat), 3) palvelujen integraatio (asiakaspolut ja tiedon siirtyminen polun varrella). Aineksia on myös olemassa HIMSS:n arviointimallissa ”Continuity of Care Maturity Model”. HIMSS:ssä on myös muita malleja, joita voitaisiin soveltaa tavalla tai toisella sosiaalihuoltoon.
Rakensimme SOTE-arvioinnin raakamallin ja selväksi tuli, että olemassa oleva lainsäädäntö Suomessa ei kaikilta osin tue tällaisten integroitujen ratkaisujen tekoa. Tietoa ei ole kaikilta osin mahdollista siirtää eri ammattihenkilöiden kesken. Raja terveydenhuollon ja sosiaalihuollon välillä tältä osin on tiukka ja suojaa kansalaisen yksityisyyttä. Malli kokonaisuudessaan perustuu positiiviseen ajatukseen digitalisaation hyödyistä soten toimikentällä. Pitäisi itse asiassa linkittää yhteen käytettävyysvaatimukset ja nämä HIMSS-vaatimukset. Jos käytettävyys ”tökkii”, niin sähköisen palvelun edutkin heikkenevät. Tuohon käytettävyysteemaan liittyy myös kansalaisten ja ammattihenkilöiden toisistaan poikkeavat digivalmiudet. Ja vielä viimeisenä asiana on toimintakulttuurin vaikutus. Palveluiden digitalisointi ei vain helpota asiakkaiden /potilaiden ja ammattihenkilöiden toimia, se myös muuttaa toimintatapojamme.
Tekemäämme raakamallia laajentaen kehitimme arviointikriteeristöä, josta tarkoituksenmukaisuuden arviointiin voisi ammentaa:
-
Tarkoituksenmukainen perustoiminnallisuus
Yksi kokonaisuus voisi esimerkiksi kattaa kaiken perusterveydenhuollon ja erikoissairaanhoidon tarvitseman keskeisen toiminnallisuuden. Samalla tai erillisellä ratkaisulla tulisi kyetä hoitamaan myös kaikki sosiaalihuollon tarvitsemat tarpeet. Keskeistä on myös toiminnan tai tuotannon ohjaus, joka tulee integroida saumattomasti perus toimintoihin. Erilaisten parhaiden käytäntöjen ja tilastollisten mallien, kuten ennusteiden ja simulointien avulla, näitä laajoja perustoiminnallisuuksia on kyettävä helposti entisestään laajentamaan.
-
Potilaan kokonaisvaltaisen hoidon tukeminen
Mikä voisikaan olla parempi tavoite kuin pitää ihmiset sosiaali- ja terveydenhuollon reaktiivisten palvelujen ulkopuolella? Suomessa on viimeisten vuosien aikana menty paljon eteenpäin omahoidon ja itsehoidon alueella, mutta niissä on edelleen paljon toteutumatonta potentiaalia. Vuoden 2020 kevään aikana olemme ottaneet sellaisia harppauksia etä- ja digipalvelujen käytössä sosiaali- ja terveydenhuollossakin, että näiden soisi kehittyvän edelleen ja laajentuvan sote-palvelujen piirissä. Kun sote kokonaisuus vielä saataisiin palvelemaan yksilöä kokonaisuutena, vaikkapa terveys- ja hyvinvointihyötymallin avulla, niin väitänpä että resurssipula helpottuisi aika tavalla.
Asiakas- ja potilastietojärjestelmien käyttöä potilaan tai asiakkaan kokonaisvaltaiseen hoitamiseen asiakaspolun eri vaiheissa sekä potilasta tai asiakasta että ammattilaista tukien ja näiden molempien suorituskykyä parantaen.
Laajennettavan ja modulaarisen ratkaisun tulee ratkaista ainakin seuraavat asiat:
- Mukaan lähteville alueille on kyettävä tarjoamaan kattava toiminnallisuus kaikille sote-toiminnan palvelualueille läpi hankkeen.
- On päätettävä, tarjotaanko ratkaisu, jossa olemassa olevia toimintoja korvataan uusilla moduuleilla vähitellen vai korvataanko kaikki vanha yhdellä kertaa.
- On kyettävä tarjoamaan avoimia rajapintoja tarvittaviin toiminnallisuusosiin.
- On ratkaistava hallintamallin ongelma selkeällä roolituksella.
- On kytkeydyttävä kansallisiin tietomäärityksiin ja tuettava yhteisiä tietomerkityksiä.
Suomessa on tehty paljon hyvää tietomäärittelytyötä niin terveydenhuollossa kuin sosiaalihuollossakin ja näitä määrittelyjä olisi järkevää käyttää myös sote-järjestelmien kehittämisessä hyödyksi.
-
Käytettävä
Vanhat ja uudet tietojärjestelmät ovat vuosien varrella saaneet välttäviä arvosanoja käytettävyydestä. Käytettävyyttä on määritelty monin tavoin. Tässä on listamme käytettävyyden haasteiden arvioitavista näkökulmista:
- Käytön oppimisen helppous: Järjestelmän tulisi mahdollistaa heikommankin oppijan valmiuksilla järjestelmän toimintaa tukeva käyttö
- Järjestelmän toimintalogiikan säilyminen: Järjestelmään tulee saavuttaa käyttäjiensä luottamus mm. toimimalla samalla toimintalogiikalla eri tilanteissa
- Järjestelmän joustavuuden salliminen: Sote on monimutkainen kokonaisuus – siksi joustavuus on valttia. Henkilökohtaisten käyttömieltymysten ja yhteisten pelisääntöjen noudattaminen on mahdollistettava samaan aikaan.
- Asiakastarpeeseen vastaaminen: Miten Sote-järjestelmä auttaa tekemään viisaita päätöksiä ja miten varmistetaan ratkaisujen onnistuminen. Perustana on datan, informaation ja tietämyksen luotettu ketju. Laajasti ajateltuna sotemaailmassa järjestelmän käytettävyys punnitaan sillä, miten se tukee hyvinvointi- ja terveyshyödyn aikaansaamista loppuasiakkaille ja osaltaan varmistaa henkilön elämänhallintaa (ks. THL-toimia-tietokanta).
- Uudet älykkäät apurit: Perinteisten käytettävyysnäkemysten rinnalla on kehittynyt jatkuvasti toimintatapoja ja teknologiaa, miten vältetään turhia ja virheellisiä kirjauksia, tai miten voidaan ohjata ammattilaista parempiin ja luotettavampiin johtopäätöksiin. Kyse on erilaisista älykkäistä apuneuvoista tai tietysti laajemmin älykkäistä tavoista hakea olemassa olevaa tieto luotettavasta lähteestä. Tähän liittyy tietysti tämä palveluketjuajattelu, eli miten tieto siirtyy asiakkaan / potilaan mukana seuraavalle palveluntuottajalle.
- Suorituskyvyn parantaminen: Käytettävä järjestelmä parantaa käyttäjän toiminnan suorituskykyä.
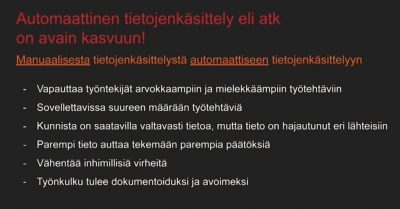 Atk 2.0, Juha Itkonen, Robonomist (https://www.kunta.tv/tekoaly-ja-talous-juha-itkonen/)
Atk 2.0, Juha Itkonen, Robonomist (https://www.kunta.tv/tekoaly-ja-talous-juha-itkonen/)
-
Kustannustehokkuus
Kustannustehokaan järjestelmän tulisi huomioida ainakin seuraavat kaksi osiota.
- Sen käyttöönotto on työvoimakustannuksiltaan ja kustannusrakenteeltaan tehokas, eikä käyttöönottoprojekti vaadi siis konsulttiarmeijaa. Järjestelmän käyttöönotossa voidaan alusta alkaen keskittyä ihmisten kokonaisvaltaiseen asiakastarpeiden mukaiseen hoitoon – järjestelmästä ei tarvitse ensin konfiguroida kahta vuotta anglosaksisen terveydenhuoltojärjestelmän perusperiaatteita, vakuutuksia ja riskien hallintaa, pohjoismaiseen hyvinvointivaltioon sopivaksi.
- Toinen keskeinen osa kustannustehokkuutta on järjestelmän jatkuva systemaattinen kehittäminen, eli että jatkuva kustannus ei ole pelkkä kulu, vaan sen myötä järjestelmää kehitetään jatkuvasti.
- Järjestelmän joustavuus mahdollistaa ilman isoja investointeja uudenlaisia sovituksia uuteen muuttuneeseen toimintaympäristöön. TCC (total cost of change) tulee yhä enemmän vastaan ja on maailmalla jo käsite.
Tule kuulemaan aiheesta lisää! QMS Nordic on on mukana Tulevaisuuden Sairaala 2020 -virtuaalitapahtumassa 2.-3.9. Tutustu heidän puheenvuoroonsa täällä ja ilmoittaudu mukaan.
Tutustu QMS Nordicin -palveluihin täällä.
Artikkelin kirjoittanut,
Jaakko Viitanen, Managing Director at QMS Nordic Oy ja Olli Nylander, Senior Advisor at Citrus Solutions Oy.
